
(本稿は、2022年6月のインタビューをもとに制作しています)
過去に例を見ない拡大を見せ、2年以上経った現在もなお世界がその渦中にあるコロナ禍。その副産物として、感染症やウイルスについて世間の見識が深まり、また、除菌・抗菌について急速に意識が高まりました。
同様に、注目されることが多くなった学問があります。それが、「疫学」。
疫学とは…
明確に規定された人間集団の中で出現する健康関連のいろいろな事象の頻度と分布およびそれらに影響を与える要因を明らかにして、健康関連の諸問題に対する有効な対策樹立に役立てるための科学
と定義付けられています。
感染症の脅威から自分自身と周りの大切な人を守るためには、集団の中でどのような防御策を採ることができるのかを知っておきたいもの。それを判断するために、疫学の知識は非常に有用です。
今回は、疫学について分かり易く整理してお伝えするべく、感染症対策をご専門にしておられる防衛医科大学校の加來先生にお話を伺ってきました。

—— 最近では海外からの入国者数を2万人/日に緩和されたり、屋外ではマスクは不要とされたりなど、一時期に比べて感染対策に変化が出てきているように見えます。一方で新たな変異株による置き換わりなのか感染者数が再び増加して第7波に移行したとも言われています。このようなときに改めてどのような点に注意すべきでしょうか
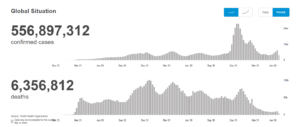
WHO Coronavirus Dashboard 2022/07/15
変異株のせいなのか今年になってからの新型コロナは、感染しても肺炎や重篤な全身症状を起こすことは少なくなりました。しかし現行の国内法では、感染した場合は一定期間の隔離状態となるし、その濃厚接触者も健康観察のために行動制限を受けます。具体的には、楽しみにしていた旅行や観劇はもちろん、大切な就職の面接や学校の試験、ときには結婚式などの会に参加できなくなります。
このように日常生活に大きな支障を来たすわけですから、罹患しないに越したことはありません。いまだから特にというよりも、従来通りの「基本的な対策」を徹底させることが大事ですね。
—— 「基本的な対策」とは、手洗い、マスクの着用、三密(密閉、密集、密接)の回避などですね。さいきん「いったいいつまでマスクを着けてないといけないのか?」というような議論もよく耳にします
よく報道されていますね。しかし、「いつマスクを外すべきか」などの議論の前に、「マスクの意義」を理解するべきだと思います。例えば、無症状の人がつけるマスクはいったい何のためなのでしょうか。
—— 誰かにウイルスをもらわないための予防でしょうか
はい、半分正解です。病院やクリニックで働いている人は、目の前に新型コロナウイルスの感染者がいる可能性が高いので、飛沫感染対策(患者さんからの飛沫から守る)ためにマスクを装着します。しかし「自分が知らない間に無症状の感染者になっていて呼気にウイルスを排出させている可能性がある」という前提に立つとどうでしょう。
市中では、なるべく自分の呼気(マイクロエアロゾル)の飛散を抑えるために、マスクが有用なのです。この場合のマスクは、他者への思いやりだと言えるのではないでしょうか。
—— マスクは他者への思いやり…。はっとさせられますね
感染症のイメージは、悲しいかな、昔も現代もあまり変わっていません。不安や恐怖が他者への偏見や差別を生みます。当初は決められた対策に従いますが、やがて不平や不満、さらに無視、無関心といった行動が表れていきます。
コロナ禍のような新興感染症であればなおさらです。どうしても他者への配慮や思いやりの気持ちが失われがちです。
—— コロナ禍においても、たくさんの差別や偏見に関する報道がありましたね。医療従事者への差別など心苦しいものも多くありました
無用な差別や虐待の事例は、ハンセン病やHIVなど枚挙に暇がありません。繰り返されている無用な差別によって苦しむ人がいない社会のためには、感染症は正しく恐れなければなりません。
—— 正しく恐れるためには、正しい知識を身に付ける必要があると以前教えていただきました。そのためにも疫学に触れておくことは有益ですね
「疫学」とはどのような学問なのか

画像引用:Wikipediaジョン・スノー先生(パブリックドメイン)
—— はじめに、「疫学」とはどのような学問なのかについて教えてください
「疫学」は、疾病を個人としてではなく集団として捉える学問です。その適用の範囲は、医学の域に留まらず、集団のなかで発生する様々な問題や事象を取り扱います。そして、頻度(有病割合、発生率)、分布(地理的、時間的)などの情報を整理し、リスクの範囲や程度を分析し、健康と疾病に影響を与える因子を研究します。
感染症疫学では、事例の全体像を把握するために「時」「場所」「ヒト」の「疫学の3要素」を分析します(記述疫学)。そして導き出されたリスク因子と結果(感染)との関連性の強さを検討します(解析疫学)。この2つの疫学的検討から、予防医学へ応用させたり、公衆衛生に反映させたりすることを目標にしています。
従来の疫学は感染症を主な研究対象としていましたが、その後、公害や事故などの人災、地震などの天災や、生活習慣病なども研究対象となっています。タバコと肺がんの疫学研究は有名ですので、皆さんもご存じの方がおられるかもしれません。
—— コロナ禍では、まさに地域ごとの罹患者数やクラスター発生に際して、疫学の専門家による見立てが頻繁に報じられていました
ある一定の期間(時)に、特定の地域・場所(場所)で、特定の集団・グループ(ヒト)において、通常予測されるよりも多くの事象発生することをアウトブレイクといいます。疫学では、前述のとおり「疫学の3要素」を重視しています。
新型コロナでは「クラスター」という言葉をよく聞きますが、これは“群れ”とか“塊”という意味ですので、アウトブレイクと同義語と思ってください。
クラスター発生の第一報が入ると、まずは真の初発者を検知するようにします。初めて報告された人が必ずしも真の初発者とは限らないからです。そこから潜伏期を遡って行動歴を調査し、感染曝露の機会を突き止めます。そしてその場に居合わせたヒトを掘り起こし、感染していないかどうかを確かめます。このようにして、次のクラスター発生を最小限にとどめるように努めるのです。
—— 経済学でいうマーケティングのような役割を担っているのかもしれませんね。コロナ禍では、非常に大きな存在感を感じます
コロナ禍初期に、新型コロナ対策感染症対策分科会の尾身先生が、「三密の回避」(三密=密閉、密集、密接)を推奨されていました。いまでも厚生労働省のホームページに掲載されていますが、これは日本のクラスター調査班による疫学調査の結果からで考案されたものです。
その後WHOを経由して、Avoiding the Three Cs(closed spaces, crowded place, and close-contact settings)として全世界に広報されていきました。
これは疫学による世界貢献といえますね。
—— 非常に大きな成果ですね!
疫学の歴史を紐解く

—— 疫学の歴史的背景についても教えていただけますか
疫学の歴史を語るときに、現代疫学の父と呼ばれるジョン・スノー先生の功績を外すことはできません。スノー先生は、1854年にロンドンのソーホーで起きたコレラの大発生において、その原因を追跡し、疫学的調査と防疫活動を行ったことで事態収拾に向かわせた人物です。
—— どのくらいの規模の災害だったのでしょうか
1854年8月末、ロンドンのソーホー地区でコレラが発生しました。最初の3日間でブロードストリート周辺で127人の死者を出しました。9月10日までに500名が死亡、ソーホー地区全体の10%以上の死亡率でした。
—— わずかの間に住民の10%以上が亡くなるとは恐ろしいですね
当時のロンドンは、人口の急激な増加に社会インフラの整備が追い付かず、悪臭の立ち込める街だったといいます。このような環境下でコレラは、イギリス侵入当時(1831年)から空気を伝わる悪臭(瘴気)によって感染すると考えられていましたが、スノー先生は疑問を呈していました。
—— 当初は「空気感染である」と信じられていたと。悪臭漂うなかでは、そう考えてしまう気持ちも分からなくもないですね
スノー先生は患者を注意深く観察し、
・初期症状は消化器系(激しい下痢、嘔吐)であること
・人から人へ伝染していること
・発病までに潜伏期間があること
・同じ流行地でも患者の出る家が飛び飛びである
などの特徴を掴みました。このように、観察し、記述していく研究方法を、現代の疫学用語では「記述疫学」といいます。
—— 実態を正確に把握するプロセスですね
患者発生マップと各水道会社の給水地域との比較照合を行い、特定の水道会社の給水地域においてコレラ患者が多発していることを突き止めます。
このことから、コレラ特有の下痢便の中の伝染性生物(コンタギウム)が井戸水に入り、その汚染された水を飲んだ結果、コレラに感染したという「経口感染仮説」を立てます。
そして、スノー先生による衛生局への直談判など、精力的な働きかけにより行政が問題の井戸を閉鎖したところ、流行の蔓延を防ぐ事が出来ました。
—— まさに、疫学的アプローチが解決に導いた事例ですね
のちにオックスフォード大学の研究者は、「スノー先生の調査結果が麻酔の採用とロンドンの上下水道システムの根本的な変化を促し、他の都市でも同様の変化をもたらし、世界一般の公衆衛生の大幅な改善につながった」とも発表しています。
—— 現在も、同様の手法が研究されているのでしょうか
現在は、ジョン・スノー先生の疫学調査手法をさらに発展させた「実地疫学調査」が採用されています。記述疫学、仮説の設定までは同じ手法ですが、その次に、仮説で設定された危険因子が感染症の発症にどのくらい関連性があるかを検証していきます。これを「解析疫学」といいます。
統計学的に有意であるかどうかを検証し、遡り調査を通じて原因を究明しています。
—— いよいよ統計学が登場するわけですね
疫学と統計学
—— 疫学で用いられる統計学について、分かり易く教えていただけますか
臨床医学では、「病原体がある感染経路によって発症」するという現象が重要です。一方で疫学では、「リスク因子への曝露によって感染が起こる」という現象に着目します。曝露というのは、問題となる因子に,特定の集団あるいは個人が晒されることです。
「リスク因子に曝露された集団は感染しやすいが、曝露されなかった集団は感染しにくかった」という結果が得られた場合には「リスク因子は感染に関連がある」といえます。
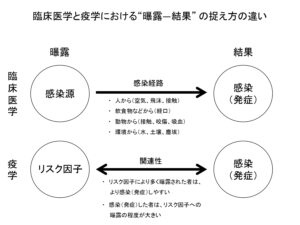
引用:疫学調査を基にした院内感染症対策(加來先生著)
別の見方で、「感染している群のヒトは、感染していない群のヒトに比べて、リスク因子への曝露の程度が強い」ことが分かった場合には、「感染とリスク因子とには関連性がある」といえそうです。このように、感染症の疫学では、2つの集団を比較することでリスク因子への関連性の強さを算出します。
—— ひとつひとつの事象を注意深く検証していくのですね
その関連性の強さが「統計学的に有意」であるかを検証します。「有意」とは、確率・統計学の用語で、「確率的に偶然であるとは考えにくく、意味があると考えられる」レベルであるかどうかを検証することです。
偶然に起こるような稀な現象は5%くらいの確率で起こってもおかしくないと考えられています。ですから、得られた結果が95%の確率で起こっている現象は、偶然に起こったものとは考えにくい、すなわち「本当らしい」と考えるのです。これが「95%の信頼区間」や「5%の有意水準」の考え方です。
感染症の疫学では2つの群を比較して検証していきますが、理解を深めるために、ハドリアヌス帝政の古代ギリシャ時代に遡り、哲学者エピクテトス(西暦50~135年頃)を紹介しましょう。
—— 古代ギリシャの哲学者ですか!
哲学者エピクテトスに学ぶ

画像引用:Wikipediaエピクテトス(パブリックドメイン)
エピクテトスは、ニーチェやパスカル、夏目漱石に至るまで、時代を超えて世界中の識者に影響を与えた人物として知られています。その彼の残した名言に、
「人は物事をではなく、それをどう見るかによって思いわずらうのである」
「人間を不安にするのは物事そのものではなく、物事に対する見解が人間を不安にさせるのである」
というものがあります。これは、
「実際にそうであること」と「そのように見えること」には乖離があると言っているわけです。これを表したのが以下の表1です。

現象の捉え方は、4象限に分けることができます。この表を「2×2表(Two by two table)」と呼びます。
「頭が良さそうにみえるが、実際に頭の良い人ではない」
「貧しそうにみえるが、実際にはお金持ちである」
このようなことは決して珍しいことではありません。疫学において、事実を正しく見分けることができないと、その後の公衆衛生方針の意思決定をミスリードしかねません。この概念を、臨床医学における検査による診断(検査診断学)に当てはめてみると、表2のようになります。

a … 真の陽性(検査に陽性で、実際に病気である)
b … 偽陽性 (検査は陽性であるが、実際には病気でない)
c … 偽陰性 (検査では陰性であるが、実際には病気である)
d … 真の陰性(検査で陰性であるし、実際に病気でない)
—— 偽陽性などの単語は、昨今の感染状況に関する報道で耳にしたことのあるかたも多いかもしれませんね
コロナ渦では多く登場している単語ですね。検査の信ぴょう性を判断する指標には、「感度」と「特異度」という単語が登場します。
—— PCR検査の感度についての記事を読んだことがあります
議論されていましたね。PCR検査は、感度70%程度、特異度99.9%程度と言われています。
感度と特異度について説明していきましょう。
感度と特異度
検査診断学でいう「感度」とは、「ある疾患を有する人において、検査で陽性と判断される割合(真の陽性率)」と定義されています。疾患「X」と分かっている患者100名にこの検査を行ない、95名が陽性だった場合、感度95%ということになります。
—— 表2の「a」にあたる割合ですね
一方で「特異度」とは、「健康な人において、検査で陰性と判断される割合(真の陰性率)」と定義されています。疾患「X」以外の患者100名に検査を行ない、3名が陽性であった場合、特異度97%ということになりますね。
—— こちらは「d」の割合ですね
感度が高い検査は、患者を正しく陽性と判断できる検査なので、言い換えれば偽陰性が少なくなる検査です。一方で、特異度の高い検査は、健康な人を患者と誤診することが少なくなります。
—— どちらも重要な指標ですね
また、ある集団において病気を有する人が占める割合を「有病率」といいます。有病率は、ある一時点で、特定の疾患の全患者数を、その時点で当該疾患を患う可能性のある人の総数で割ったものです。
例えば、1,000人に対して「Y」という検査を実施した場合を2×2表にしてみましょう。各指標は、以下の割合だったと仮定します。
被験者:1,000人
有病率:10%
感度 :70%
特異度:99%

検査で陽性だった人の中で、実際に病気である人の割合を「陽性的中率」といいます。このケースでは、陽性者全体(79人)のうち、陽性且つ病気であるのは70人なので、「陽性的中率は89%(70人÷79人)である」といいます。この値も検査の精度を検証するうえで非常に重要です。
—— 感度、特異度、陽性的中率の3つが大切だというわけですね
検査では、ある数値以上の値が得られたら「陽性」、それ以下の値であれば「陰性」としますが、これを「カットオフ値(cutoff value)」といいます。
理想的な検査は、「検査陽性者は全員疾患があり、検査陰性者は全員疾患がある」という状態ですが、実際には偽陽性や偽陰性があります。そのために設定するのがカットオフ値です。カットオフ値は、どの位置に設定するかによって、それぞれの値は大きく変動します。
感度を上げるよう(できるだけ疾患者を把握するように)にカットオフ値を下げると、偽陽性が増えて特異度が下がる。特異度を上げるよう(できるだけ健常者を除く)にカットオフ値を上げると、偽陰性者が増えて感度が下がる。といったように感度と特異度にはトレードオフの関係にあります。
—— カットオフ値の位置は、その後の方針に大きく影響しそうですね
何に重きを置いて検査を実施するかによって、感度と特異度のバランスが変わってくるわけです。だいぶ専門的な話になってきましたね。より詳細に踏み込むのは続編に譲るとして、今回はこのくらいにしておきましょうか(笑)
—— そうですね(笑)脳がオーバーヒートしてしまうかもしれません
では、今回はここまでにしましょう(笑)
—— 先生、今回も貴重なお話を有難うございました。
(監修:防衛医科大学校 防衛医学研究センター 広域感染症学・制御研究部門 加來浩器先生)
参考資料
参考文献
- アウトブレイク調査のススメ(防衛医科大学校 加來浩器教授 著)
- 疫学調査を基にした院内感染症対策(防衛医科大学校 加來浩器教授 著)
参照URL
「delfino施設まるごと抗菌」とは
感染症対策製品「delfino(デルフィーノ)」は、「感染ゼロをめざして」というコンセプトのもと、光触媒(酸化チタン)、抗菌触媒(銀)、三元触媒(プラチナ)などの触媒を組み合わせることで、それぞれの触媒反応が持つ効果を相乗的に発揮させながら、それぞれの弱点を補うという発想の抗ウイルス・抗菌・防臭剤です。
専用噴霧器によって、デルフィーノをμ(ミクロン)単位の粒子で噴霧、密閉空間に充満させていくことで、壁面だけでなく、カウンター、チェア、デスク、キャビネットなどのあらゆるものを抗ウイルス・抗菌コーティングして、施設内での感染リスクを軽減します。
お問い合わせは以下のリンクから。








